L’esperienza del trattamento nutrizionale dei bambini obesi o in sovrappeso è davvero molto interessante e, nonostante i numerosi anni di professione, continua a offrirmi nuovi spunti di approfondimento e riflessione. Accade, seguendo questi bambini, che la pratica del nutrizionista debba orientarsi verso tutti i componenti della famiglia, poiché il sovrappeso di un individuo non è, e non può essere, un problema esclusivamente individuale se egli fa parte di un piccola comunità integrata e dinamica come la famiglia. Esso, probabilmente, oltre che di una componente genetica, rappresenta il risultato complessivo di una serie di pratiche poco adeguate che hanno coinvolto e coinvolgono ancora l’intero sistema famiglia. Parlo di abitudini quotidiane inadeguate e della conseguente destrutturazione dello schema alimentare, dalle pratiche di divezzamento a quelle di accudimento a tavola in generale, dalla lista della spesa alle consuetudini in cucina.
Questo è il motivo per cui nel trattamento nutrizionale di un bambino obeso è compreso un lavoro imprescindibile con gli altri componenti della famiglia, oltre a figure che possiamo definire collaterali: fratelli, sorelle, genitori, nonni, baby sitter e altri soggetti che si occupano dell’accudimento del bambino in questione. Nel caso in cui il bambino faccia un’attività fisica oltre a quella scolastica (sarebbe auspicabile!), anche l’istruttore o l’allenatore dovrebbero essere coinvolti prima possibile e invitati a collaborare al percorso di riabilitazione nutrizionale e motivazionale, teso a raggiungere il peso adeguato del bambino attraverso l’acquisizione di strumenti di autoregolazione delle proprie emozioni, una maggiore autonomia nelle scelte alimentari, l’educazione agli assaggi e alle varie esperienze sensoriali che ne conseguono.
Poiché gli adulti che hanno un maggiore impatto sui comportamenti alimentari del bambino sono in genere i genitori, come indica chiaramente gran parte della letteratura scientifica disponibile, è con loro che spesso organizzo incontri e seminari, intercalati agli appuntamenti con il bambino. Quindi, in definitiva, il percorso di riabilitazione nutrizionale di un bambino obeso si basa su almeno due tipi di intervento (esperienziale e ludico col bambino, discorsivo e di approfondimento con i genitori) tesi a fornire strumenti accessibili e concreti atti all’acquisizione di buona pratiche alimentari. Nei casi in cui la componente psico-emotiva, che fisiologicamente gioca di per sé un ruolo importantissimo nella gestione del comportamento alimentare, fosse così complessa e presente da rendere il percorso nutrizionale più difficoltoso del previsto, la collaborazione con altre figure professionali (psicoterapeuta, pedagogista clinico, neuropsichiatra infantile) può aiutare a sciogliere nodi e dilemmi emersi in itinere e rendere più fluido ed efficace il lavoro del nutrizionista.
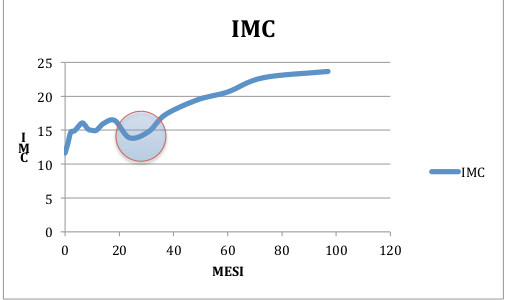
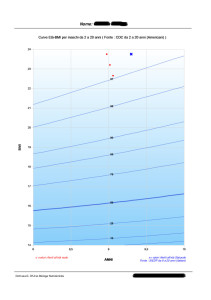
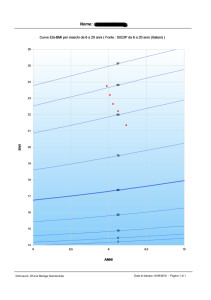
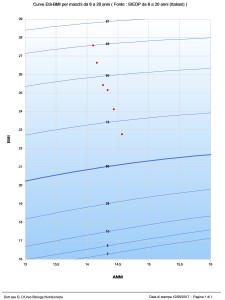
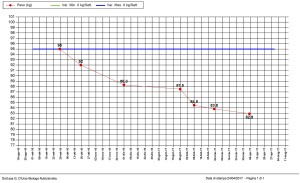
Il grafico 1 mostra l’andamento dell’Indice di Massa Corporea di un bambino di 9 anni, arrivato alla mia attenzione nel mese di maggio 2016 con un valore di IMC al di sopra del 95° centile e tuttora in trattamento (mantenimento). I cinque incontri, in cui il piccolo ha seguito il percorso di riabilitazione nutrizionale, è stato pesato e misurato, si sono intercalati a incontri (in questo caso più numerosi, ovvero otto) con i genitori, soprattutto con la mamma, essendo lei ad occuparsi maggiormente dell’approvvigionamento alimentare e della preparazione dei pasti. Durante queste occasioni sono stati affrontati argomenti quali la scelta dei cibi a minore impatto sulla glicemia, l’importanza del movimento all’aperto, la gestione e il contenimento delle compulsioni relative al cibo, il linguaggio più adeguato da adottare in presenza del bambino e la condivisione di momenti conviviali particolari, come le feste di compleanno e altre ricorrenze. Con il piccolo, invece, ogni volta è stata aggiornata la tabella degli assaggi e delle scelte, in base alle nuove esperienze suggerite; è stato affrontato in modo ludico un argomento relativo alla scelta alimentare, attraverso storie, fumetti e disegni; sono stati messi in atto giochi volti ad aumentare la percezione dell’appetito e della sazietà. Il grafico 2 è relativo al IMC di un adolescente di 15 anni che seguo da marzo 2017.
In questo caso, gli strumenti forniti al ragazzo sono stati soprattutto di autogestione nei momenti conviviali coi pari, di consapevolezza delle scelte alimentari quotidiane in autonomia, di rieducazione del gusto, che tipicamente a questa età risulta omologato e poco disponibile ad assaporare cibi semplici e non industriali.
L’aderenza al percorso è molto legata alla motivazione che innanzitutto i genitori e di conseguenza il bambino mostrano sin dall’inizio. Ma i risultati, soprattutto se arrivano già dai primi incontri, sono sicuramente un ottimo incentivo, insieme all’atteggiamento accogliente, sereno, giocoso e propositivo del professionista.
Informazioni su sedi, orari e modalità operative dello studio nutrizionale

 anti da cui poi è difficile disimpegnarsi.
anti da cui poi è difficile disimpegnarsi.


 e allarmistiche sugli effetti di intere categorie di alimenti o sul valore salvifico di quella bacca o di quel seme, di questa o quella dieta . La conseguenza comune è un fai da te rischioso, una sfiducia serpeggiante, sommaria e pericolosa nei confronti della scienza e di chi ha investito una vita intera a studiare e formarsi in questo campo, acquisendo strumenti fondamentali per valutazioni critiche e corrette. La verità è che l’essere umano è complesso, così come il suo metabolismo: sarebbe davvero bellissimo se per stare bene, non ammalarsi e vivere più a lungo possibile fosse sufficiente eliminare un alimento o inserirne un altro. Purtroppo non è così semplice e, il più delle volte, scelte alimentari arbitrarie e ingiustificate non fanno che aggiungere nuovi problemi a quello iniziale. Per cui, seppure nel massimo rispetto di ogni scelta personale, in tema di cibo e salute è consigliabile verificare sempre, attraverso fonti adeguate e accreditate, ogni tipo di informazione reperita in rete, affidarsi a chi lavora su questi tempi, con professionalità e competenza, e accettare di buon grado che il nostro corpo non è uguale ad altri mille; non è una provetta in cui ad ogni azione corrisponde una reazione standard e prevedibile a priori, ma, al contrario, un sistema di una preziosa complessità che merita l’attenzione e il rispetto dovuti alle meraviglie.
e allarmistiche sugli effetti di intere categorie di alimenti o sul valore salvifico di quella bacca o di quel seme, di questa o quella dieta . La conseguenza comune è un fai da te rischioso, una sfiducia serpeggiante, sommaria e pericolosa nei confronti della scienza e di chi ha investito una vita intera a studiare e formarsi in questo campo, acquisendo strumenti fondamentali per valutazioni critiche e corrette. La verità è che l’essere umano è complesso, così come il suo metabolismo: sarebbe davvero bellissimo se per stare bene, non ammalarsi e vivere più a lungo possibile fosse sufficiente eliminare un alimento o inserirne un altro. Purtroppo non è così semplice e, il più delle volte, scelte alimentari arbitrarie e ingiustificate non fanno che aggiungere nuovi problemi a quello iniziale. Per cui, seppure nel massimo rispetto di ogni scelta personale, in tema di cibo e salute è consigliabile verificare sempre, attraverso fonti adeguate e accreditate, ogni tipo di informazione reperita in rete, affidarsi a chi lavora su questi tempi, con professionalità e competenza, e accettare di buon grado che il nostro corpo non è uguale ad altri mille; non è una provetta in cui ad ogni azione corrisponde una reazione standard e prevedibile a priori, ma, al contrario, un sistema di una preziosa complessità che merita l’attenzione e il rispetto dovuti alle meraviglie.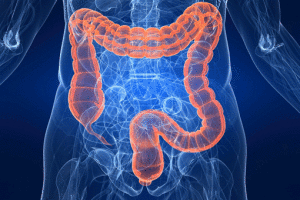

 alcuni fattori associati allo sviluppo di IBD possano essere rappresentati da sollecitazioni eccessive o effetti negativi sul microbiota. I fattori ambientali che possono alterarne la composizione comprendono la dieta, l’uso di antibiotici e l’area geografica. La nota “ipotesi dell’igiene” suggerisce che gli esseri umani che vivono nei paesi più industrializzati sono esposti sin dalla primissima infanzia a un minor numero di microbi che porta allo sviluppo di un sistema immunitario meno in grado di “tollerare” l’esposizione all’ambiente microbico in età avanzata. Questo può attivare in modo inappropriato le risposte immunitarie. In linea con questo concetto, è importante valutare, da caso a caso, il ruolo dell’alimentazione e, nei casi in cui se ne prospetti la necessità, dell’integrazione mirata di componenti pro-microbiota, batteriche e non (probiotici e prebiotici). E’ stato visto altresì che una dieta troppo ricca di grassi e proteine animali e povera di fibre può alterare il microbiota intestinale e aumentare il rischio per lo sviluppo di IBD. Sebbene, anche l’eccesso di fibra e di altre sostanze come polioli, polialcol e e di oligosaccaridi può rappresentare un fattore irritante e scatenante. In ogni caso, la situazione di scompenso nota come disbiosi intestinale è attualmente considerata un possibile fattore eziologico nella patogenesi di queste malattie. I progressi tecnologici che oggi consentono una caratterizzazione più completa delle comunità microbiche intestinali, insieme a recenti studi che mostrano quanto sia importante l’impatto della dieta sulla microbiota, forniscono un forte razionale per ulteriori indagini approfondite sul legame fra cibo, microbiota e sviluppo di IBD . Pertanto, mirare a regolarizzare i pasti, moderare il consumo di alimenti di origine animale, fornire all’intestino sostanze antinfiammatorie naturali, attraverso la scelta di alimenti adeguati e/o di prodotti di integrazione (attentamente valutati da un esperto) sarebbe auspicabile in ogni caso, poiché la salute e l’equilibrio del microbiota intestinale garantiscono migliori risposte immunitarie e assorbimenti più adeguati.
alcuni fattori associati allo sviluppo di IBD possano essere rappresentati da sollecitazioni eccessive o effetti negativi sul microbiota. I fattori ambientali che possono alterarne la composizione comprendono la dieta, l’uso di antibiotici e l’area geografica. La nota “ipotesi dell’igiene” suggerisce che gli esseri umani che vivono nei paesi più industrializzati sono esposti sin dalla primissima infanzia a un minor numero di microbi che porta allo sviluppo di un sistema immunitario meno in grado di “tollerare” l’esposizione all’ambiente microbico in età avanzata. Questo può attivare in modo inappropriato le risposte immunitarie. In linea con questo concetto, è importante valutare, da caso a caso, il ruolo dell’alimentazione e, nei casi in cui se ne prospetti la necessità, dell’integrazione mirata di componenti pro-microbiota, batteriche e non (probiotici e prebiotici). E’ stato visto altresì che una dieta troppo ricca di grassi e proteine animali e povera di fibre può alterare il microbiota intestinale e aumentare il rischio per lo sviluppo di IBD. Sebbene, anche l’eccesso di fibra e di altre sostanze come polioli, polialcol e e di oligosaccaridi può rappresentare un fattore irritante e scatenante. In ogni caso, la situazione di scompenso nota come disbiosi intestinale è attualmente considerata un possibile fattore eziologico nella patogenesi di queste malattie. I progressi tecnologici che oggi consentono una caratterizzazione più completa delle comunità microbiche intestinali, insieme a recenti studi che mostrano quanto sia importante l’impatto della dieta sulla microbiota, forniscono un forte razionale per ulteriori indagini approfondite sul legame fra cibo, microbiota e sviluppo di IBD . Pertanto, mirare a regolarizzare i pasti, moderare il consumo di alimenti di origine animale, fornire all’intestino sostanze antinfiammatorie naturali, attraverso la scelta di alimenti adeguati e/o di prodotti di integrazione (attentamente valutati da un esperto) sarebbe auspicabile in ogni caso, poiché la salute e l’equilibrio del microbiota intestinale garantiscono migliori risposte immunitarie e assorbimenti più adeguati.