Due casi, due trattamenti.
Quando si parla di avversione orale, neofobie e rifiuto del cibo si pensa automaticamente ai bambini, soprattutto in quella particolare fase dell’accrescimento che prevede il passaggio dall’alimentazione esclusivamente lattea a quella semisolida e solida (divezzamento). In genere, infatti, e in modo del tutto fisiologico, il bambino mostra diffidenza all’introduzione nella sua usuale dieta lattea di alimenti con sapore, tessitura e densità vari e diversi tra loro. In questo blog, è stato affrontato questo argomento in altri articoli che riporto a fine pagina, per chi volesse approfondire.
 In realtà, l’avversione orale a particolari cibi o all’atto comune di alimentarsi può presentarsi anche in età adulta e rendere le scelte alimentari molto difficili e monotematiche, quando, addirittura, non causi dimagrimento eccessivo e malnutrizione.
In realtà, l’avversione orale a particolari cibi o all’atto comune di alimentarsi può presentarsi anche in età adulta e rendere le scelte alimentari molto difficili e monotematiche, quando, addirittura, non causi dimagrimento eccessivo e malnutrizione.
Attualmente, sono due i casi che sto seguendo nel mio studio. Riguardano entrambi due giovani donne più o meno coetanee e studentesse universitarie, ma che con tutta probabilità hanno sviluppato questo disturbo per cause assolutamente diverse.
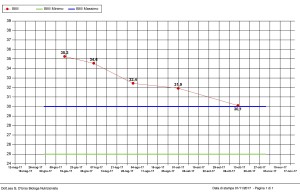
Il primo caso riguarda Monica (nome di fantasia), di 22 anni, che da sempre ha difficoltà ad alimentarsi in modo variato, scartando a priori una serie molto ampia di cibi. I motivi della sua avversione, come lei stessa è in grado di descrivere, sono molteplici: molti degli alimenti scartati sono di origine vegetale, in particolare non riesce a mangiare frutta con la buccia, diversi tipi di verdura, cibi a consistenza molle ed estremamente umida. La restrizione nella scelta risale probabilmente all’epoca del divezzamento, durante il quale, forse, è accaduto qualcosa che ha interrotto la dinamica di apprendimento alimentare ed educazione al gusto che ogni bambino affronta (con non poca fatica) in quel periodo. Non è semplice risalire ad uno specifico episodio e comunque non è nemmeno così necessario. Monica segue, per motivi etici, una dieta latto-ovo-vegetariana, è normopeso ma ha qualche carenza vitaminica per l’esigua presenza di alimenti vegetali nei suoi consumi quotidiani. Il percorso con questa giovane donna è iniziato, proprio come usualmente accade nel mio studio coi bambini che seguo, con l’educazione alla sensorialità. Nei primi incontri abbiamo sfogliato un libro che mostra disegni bellissimi e molto dettagliati di frutta e verdura. Siamo partiti, dunque dall’osservazione. Ad ogni incontro è stato scelto un alimento vegetale ed è stato “studiato” nelle sue caratteristiche specificamente apparenti: colore, forma, dettagli e particolari che possono risaltare agli occhi di chi osserva.
 Successivamente, dopo averle proposto di conoscere anche la storia e la produzione di quel dato alimento, ci siamo concentrate sul tatto: toccando un dato frutto o un dato ortaggio con le mani, Monica è stata invitata a descrivere su un quaderno le sensazioni tattili, in modo molto dettagliato. Il passo successivo ha contemplato l’idea dell’assaggio: è andato a buon fine e ha mostrato (finalmente!) la presenza reale di gradimento o di disgusto. L’esperienza è stata spesso intensa, ma è servita a raggiungere un grado di consapevolezza superiore rispetto a quello originario di Monica. “Adesso so se mi piace o se non mi piace e so spiegare anche il perché!”.
Successivamente, dopo averle proposto di conoscere anche la storia e la produzione di quel dato alimento, ci siamo concentrate sul tatto: toccando un dato frutto o un dato ortaggio con le mani, Monica è stata invitata a descrivere su un quaderno le sensazioni tattili, in modo molto dettagliato. Il passo successivo ha contemplato l’idea dell’assaggio: è andato a buon fine e ha mostrato (finalmente!) la presenza reale di gradimento o di disgusto. L’esperienza è stata spesso intensa, ma è servita a raggiungere un grado di consapevolezza superiore rispetto a quello originario di Monica. “Adesso so se mi piace o se non mi piace e so spiegare anche il perché!”.
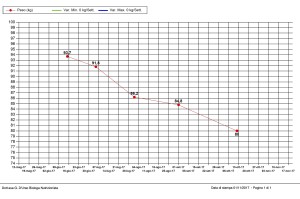
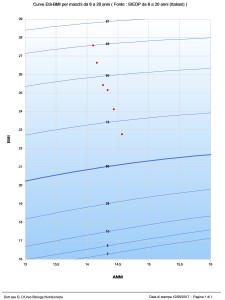
Il secondo caso è quello di Lilli (nome di fantasia), una studentessa di vent’anni, sottopeso e con una evidente e intensa ansia riguardo al suo problema: alimentarsi poco, male e spesso in maniera affatto serena. Lilli da bambina ha subito diversi interventi chirurgici addominali per patologie non gravi e risolte ma che hanno lasciato una notevole traccia traumatica nella sua cognizione dell’atto alimentare. Le sue paure, manifestate immediatamente al primo colloquio, mi hanno convinto a coinvolgere nel percorso di riabilitazione nutrizionale la figura della pedagogista clinica. Il percorso ha richiesto un supporto intensivo da parte di questa professionista che ha iniziato a lavorare sulle emozioni e sulla gestione delle molte paure di Lilli (paura di vomitare, paura di provare dolore all’addome, paura di non essersi alimentata a sufficienza, ecc). Questo lavoro preliminare, che continua ad affiancarmi e a supportarmi, mi ha permesso di iniziare a lavorare su un piano alimentare piuttosto elastico e generico che, via via, diventa sempre più personalizzato. Dopo i primi incontri, Lilli comincia a prendere peso ed esprimersi con toni più sereni rispetto ai suoi pasti e ai momenti che li seguono.
In questo caso, a differenza del primo, l’avversione è molto generica e aspecifica, connotata da una maggiore consapevolezza sugli alimenti, sul loro sapore e la loro consistenza. Riverbera, invece, nelle scelte estremamente prudenti di Lilli, la paura delle percezioni fisiche che seguono o possono seguire il pasto. Un attenta e delicata analisi di queste sensazioni/percezioni/emozioni sta costruendo davanti alla ragazza una strada lineare che possa condurla alla razionalizzazione di tutto quello che un pasto, dalla masticazione alla digestione, provoca fisiologicamente dentro il suo corpo.
Due percorsi diversi, dunque, con qualche punto in comune, che mettono in risalto quanto le esperienze pregresse (più o meno ricordate e accettate) possano influenzare il percorso di acquisizione delle abilità alimentari. Un’altra considerazione che faccio spesso durante gli incontri nel mio studio è che il disagio intorno al cibo, come sempre, può contaminare altri aspetti della vita quotidiana, innescando nel caso migliore semplici fobie, nel caso peggiore paure e ansie intensissime. Importantissimo e imprescindibile, quindi, considerare l’eventualità di un lavoro di squadra!
Il fine è comune a entrambi i percorsi (che sono ancora entrambi in fieri): evitare che questi disturbi cronicizzino e inficino pesantemente le scelte abituali, influenzando negativamente non solo l’aspetto nutrizionale, ma anche e soprattutto quello conviviale e sociale.
Informazioni su sedi, orari e modalità operative dello studio nutrizionale
Sulla neofobia e sull’avversione alimentare nei bambini puoi leggere i seguenti articoli:
Neofobie e nutrizione pediatrica
Strumenti di nutrizione pediatrica
Se non mangio mi vuoi bene?
 Alimentare partono da BIO al SACCO.
Alimentare partono da BIO al SACCO. 






 se: il suo ruolo nelle fiabe, il significato di alcuni alimenti tradizionali, il sapore delle pietanze che prepara la nonna, il ruolo del cibo per il nostro corpo, il gusto col quale facciamo la conoscenza dei vari sapori, l’importanza di masticare, gustare e riconoscere i vari componenti di un piatto e infine, tappa attualmente in atto, la provenienza e la produzione del cibo. Ginevra, ogni giorno e sempre con maggiore gratificazione, ha imparato a mangiare a tavola con la sua famiglia:
se: il suo ruolo nelle fiabe, il significato di alcuni alimenti tradizionali, il sapore delle pietanze che prepara la nonna, il ruolo del cibo per il nostro corpo, il gusto col quale facciamo la conoscenza dei vari sapori, l’importanza di masticare, gustare e riconoscere i vari componenti di un piatto e infine, tappa attualmente in atto, la provenienza e la produzione del cibo. Ginevra, ogni giorno e sempre con maggiore gratificazione, ha imparato a mangiare a tavola con la sua famiglia: 

 http://www.chirurgopediatra.it/
http://www.chirurgopediatra.it/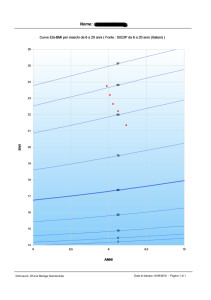

 anti da cui poi è difficile disimpegnarsi.
anti da cui poi è difficile disimpegnarsi.