
immagine tratta dal web
Il Disturbo Oppositivo-Provocatorio (DOP) consiste nella presenza nel bambino e nell’adolescente di livelli di rabbia persistente e inadeguata rispetto alla fase evolutiva, irritabilità, comportamenti provocatori e oppositivi, che provocano disfunzioni nelle modalità di adattamento e inserimento sociale.
Molto spesso, in questo disturbo viene a delinearsi e sovrapporsi un comportamento alimentare problematico, caratterizzato da disordine alimentare, destrutturazione delle sane abitudini, compulsività verso i carboidrati e rifiuto di interi gruppi alimentari. Ne possono risultare sovrappeso, carenze nutrizionali, malnutrizione generale, sovraccarico epatico e renale, disbiosi intestinale.
In genere, un bambino o un adolescente con DOP può arrivare all’attenzione del nutrizionista per invio da altro professionista o per iniziativa di uno o entrambi i genitori. Ecco che, come primo impatto, il nutrizionista può ritrovarsi davanti al racconto articolato che ha portato alla diagnosi e la grande frustrazione della mamma e del papà di fronte a comportamenti alimentari destabilizzanti e pervicaci, nei confronti dei quali sono richiesti strumenti di contenimento molto particolari e specifici. Vediamo, allora, gli aspetti principali del colloquio preliminare con gli adulti di riferimento e un esempio di percorso nutrizionale, attualmente in atto, attraverso il quale aiutare e supportare il bambino con DOP.
In prima battuta, ascoltare i genitori, a lungo e con attenzione, aiuterà a farsi un’idea di quel contesto familiare e di quel particolare bambino: le reti relazionali intra-familiari e, soprattutto, la descrizione delle dinamiche al momento del pasto forniscono al nutrizionista molti elementi attraverso i quali delineare una sorta di mappa familiare. Si tratta di un lavoro che richiede tempo, pazienza e più di un colloquio ma che risulterà prezioso per delineare le modalità del percorso nutrizionale da fare col bambino e con la sua famiglia.
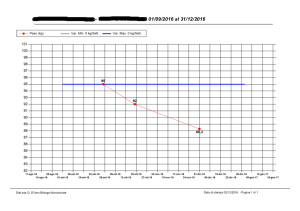
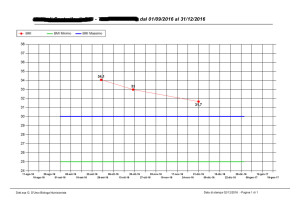
Una volta posti i primi punti di riferimento relazionale, è opportuno “lasciarsi introdurre” nella sfera relazionale del piccolo paziente dal professionista o dalla persona che più gli è vicino e con il quale ha sviluppato la relazione maggiormente empatica. Nel caso che vorrei proporre, Marco (nome di fantasia), mi è stato descritto e raccontato dalla mamma, molto preoccupata, che, su consiglio dello psicoterapeuta, si è rivolta a me per avere consigli e strumenti. Marco ha 12 anni, soffre di DOP da almeno due, presenta tratti compulsivi nel consumo dei carboidrati e un rifiuto ostinato e perdurante nei confronti di frutta e verdura. Salta la colazione, è obeso, con un BMI superiore la 95° centile, soffre di gastrite e disbiosi intestinale.
Dopo tre colloqui con le figure di riferimento (il primo con la mamma, il secondo e il terzo con entrambi i genitori), lo psicoterapeuta mi ha introdotto nella sfera relazionale di Marco, il quale, inizialmente si è dimostrato molto diffidente. Tuttavia, nonostante le sue dimostrazioni di insofferenza e opposizione, siamo riusciti a incontrarci anche dopo nel mio studio: gli incontri con Marco (ad oggi, quattro, 45′ ognuno, a cadenza settimanale) vengono intercalati periodicamente a quelli con i genitori e a riunioni/confronto con lo psicoterapeuta. Ecco una breve descrizione del lavoro fatto col bambino fino a questo momento:
I incontro: il bambino ha difficoltà a rimanere concentrato a lungo, è rumoroso e fastidioso: cerco di capire cosa lo in teressasse di più (sport, gioco, disegno, costruzione, fumetti, ecc) e scelgo di lavorare sulla sua curiosità, servendomi di un atlante anatomico per ragazzi. Marco ama il calcio, per cui il mio lavoro si focalizza sull’anatomia dei muscoli dell’arto inferiore. Si è mostrato incuriosito e vuole portare l’atlante a casa e ricalcare alcune figure da colorare. Lo ringrazio per questa sua idea che userò – gli dico – con altri bambini che seguo.
teressasse di più (sport, gioco, disegno, costruzione, fumetti, ecc) e scelgo di lavorare sulla sua curiosità, servendomi di un atlante anatomico per ragazzi. Marco ama il calcio, per cui il mio lavoro si focalizza sull’anatomia dei muscoli dell’arto inferiore. Si è mostrato incuriosito e vuole portare l’atlante a casa e ricalcare alcune figure da colorare. Lo ringrazio per questa sua idea che userò – gli dico – con altri bambini che seguo.
II incontro: Marco è molto inquieto e non mi permette di continuare il lavoro concettuale su muscoli, proteine e alimentazione; tuttavia, si è lasciato pesare e misurare, a patto che mi facessi pesare anch’io. Cerco di raccogliere informazioni sulla sua funzionalità intestinale: mi racconta, ridacchiando, che la sua pancia è sempre molto gonfia e che soffre spesso di flatulenza. Questo suo racconto è una buona occasione per invitarlo a masticare più a lungo e a prendere ogni mattina, prima di uscire, un probiotico.
III incontro: il bambino assume il probiotico con discontinuità, ma si dice fiero di riuscire a prenderlo almeno tre volte a settimana e che ne gradisce il gusto. Insieme a questo, su mio precedente suggerimento, ha mangiato dei biscotti al cacao. Ho messo da parte per lui degli adesivi di calciatori e gli chiedo di sceglierne uno a suo piacere. Si mostra molto contento. Riprendiamo a lavorare sui muscoli della gamba e sul suo sport preferito. Lo lascio raccontare di un’esperienza allo stadio vissuta con il papà e un amico di famiglia. Approdiamo a un tema fondamentale: la fatica. Mi dice che vedere uno dei calciatori affaticato lo ha fatto arrabbiare. Riesco a introdurre il tema che mi sta a cuore al momento: la forma fisica. Così, ci ritroviamo a parlare di quantità e lui, fiero e sfrontato, mi indica sull’atlante alimentare la sua enorme porzione di pasta! Lo gratifico per essere riuscito a descrivere bene la sua porzione.
IV incontro: non ha molta voglia di rispondere alle domande e si chiude a riccio, ma mi chiede di sfogliare l’atlante. L’incontro scorre quasi tutto in silenzio fino a poco prima di salutarci. Cinque minuti prima della conclusione mi dice se possiamo vedere insieme un video sul mio computer: lo accontento e gli faccio vedere un video che spiega come potenziare il lavoro muscolare nel calciatore all’aria aperta. Ne approfitto, ancora una volta per catturare la sua attenzione sul versante alimentare, spiegandogli che per ogni motore il tipo di carburante è fondamentale, scoprendo, così, la sua seconda passione: le moto da corsa. Lo ringrazio per avermi fatto incuriosire nei riguardi di un argomento a me estraneo.
Contestualmente, gli incontri con i genitori (ad oggi, cinque, con cadenza e durata non predefinite) hanno affrontato i seguenti argomenti:
– il momento del pasto e le difficoltà relazionali a tavola;
– la prima colazione: offerta di cibo senza forzature;
– il buon esempio: portare a tavola cibo vario e assaporarlo insieme
– la condivisione: il cibo come tramite del racconto.
Ho voluto descrivere questi primi quattro incontri col bambino, rischiando di tediare chi legge, per dare un’idea di quanto il lavoro con soggetti con DOP sia lungo e impegnativo. Strumenti irrinunciabili, la collaborazione stretta con genitori e psicoterapeuta, il confronto con gli insegnanti e con i nonni (anch’essi bisognosi di strumenti di contenimento “alimentare”), il rinforzo positivo, la fantasia e l’inventiva, oltre all’empatia e la pazienza.
Può essere d’aiuto fare alcune letture, che volentieri indico di seguito:
– I disturbi alimentari nell’adolescenza. G. Williams et al. Bruno Mondadori
– Gestire i comportamenti oppositivo/provocatori. G. Daffi. Edizioni Centro Studi Erickson
– Terapia familiare e disturbi del comportamento alimentare nelle giovani pazienti: stato dell’arte: http://www.jpsychopathol.it/issues/2011/vol17-1/05Abbate.pdf
– http://aidap.org/category/articoli-scientifici/
– https://www.ncbi.nlm.nih.gov/pubmed/25866195
– https://www.ncbi.nlm.nih.gov/pubmed/22688187
– https://www.ncbi.nlm.nih.gov/pubmed/25078296
Informazioni su sedi, orari e modalità operative dello studio nutrizionale
 Per strutturare una dieta, oggi il nutrizionista ha a disposizione una serie di strumenti che rendono il lavoro agile e preciso. Possiamo fare affidamento su numerose formule predittive per il calcolo del metabolismo basale, strumenti sofisticati per un calcolo ancora più affidabile, altrettanti presidi per valutare gli introiti energetici e nutrizionali, altri ancora per valutare lo stato nutrizionale. Per non parlare dei software disponibili in commercio che velocizzano e ottimizzano i conteggi calorici e la ripartizione dei nutrienti nei vari pasti giornalieri. Vista così, la professione del nutrizionista sembra semplice e priva di alcun intoppo. La realtà però è diversa e il motivo principale risiede nella necessità di rendere un piano alimentare, un consiglio nutrizionale o di integrazione adatti a quell’individuo, con quello stato nutrizionale, quelle caratteristiche metaboliche, quei particolari gusti e, se c’è, quella particolare patologia.
Per strutturare una dieta, oggi il nutrizionista ha a disposizione una serie di strumenti che rendono il lavoro agile e preciso. Possiamo fare affidamento su numerose formule predittive per il calcolo del metabolismo basale, strumenti sofisticati per un calcolo ancora più affidabile, altrettanti presidi per valutare gli introiti energetici e nutrizionali, altri ancora per valutare lo stato nutrizionale. Per non parlare dei software disponibili in commercio che velocizzano e ottimizzano i conteggi calorici e la ripartizione dei nutrienti nei vari pasti giornalieri. Vista così, la professione del nutrizionista sembra semplice e priva di alcun intoppo. La realtà però è diversa e il motivo principale risiede nella necessità di rendere un piano alimentare, un consiglio nutrizionale o di integrazione adatti a quell’individuo, con quello stato nutrizionale, quelle caratteristiche metaboliche, quei particolari gusti e, se c’è, quella particolare patologia. Se si è in presenza di una o più patologie la faccenda si complica ulteriormente: il nutrizionista deve, in piena collaborazione e intesa con i medici, tenerne conto e saper strutturare un percorso nutrizionale sinergico con le eventuali terapie, che supporti l’organismo durante il decorso e la convalescenza, per un’ottimale ripresa organica, tessutale e metabolica.
Se si è in presenza di una o più patologie la faccenda si complica ulteriormente: il nutrizionista deve, in piena collaborazione e intesa con i medici, tenerne conto e saper strutturare un percorso nutrizionale sinergico con le eventuali terapie, che supporti l’organismo durante il decorso e la convalescenza, per un’ottimale ripresa organica, tessutale e metabolica.

 alcuni fattori associati allo sviluppo di IBD possano essere rappresentati da sollecitazioni eccessive o effetti negativi sul microbiota. I fattori ambientali che possono alterarne la composizione comprendono la dieta, l’uso di antibiotici e l’area geografica. La nota “ipotesi dell’igiene” suggerisce che gli esseri umani che vivono nei paesi più industrializzati sono esposti sin dalla primissima infanzia a un minor numero di microbi che porta allo sviluppo di un sistema immunitario meno in grado di “tollerare” l’esposizione all’ambiente microbico in età avanzata. Questo può attivare in modo inappropriato le risposte immunitarie. In linea con questo concetto, è importante valutare, da caso a caso, il ruolo dell’alimentazione e, nei casi in cui se ne prospetti la necessità, dell’integrazione mirata di componenti pro-microbiota, batteriche e non (probiotici e prebiotici). E’ stato visto altresì che una dieta troppo ricca di grassi e proteine animali e povera di fibre può alterare il microbiota intestinale e aumentare il rischio per lo sviluppo di IBD. Sebbene, anche l’eccesso di fibra e di altre sostanze come polioli, polialcol e e di oligosaccaridi può rappresentare un fattore irritante e scatenante. In ogni caso, la situazione di scompenso nota come disbiosi intestinale è attualmente considerata un possibile fattore eziologico nella patogenesi di queste malattie. I progressi tecnologici che oggi consentono una caratterizzazione più completa delle comunità microbiche intestinali, insieme a recenti studi che mostrano quanto sia importante l’impatto della dieta sulla microbiota, forniscono un forte razionale per ulteriori indagini approfondite sul legame fra cibo, microbiota e sviluppo di IBD . Pertanto, mirare a regolarizzare i pasti, moderare il consumo di alimenti di origine animale, fornire all’intestino sostanze antinfiammatorie naturali, attraverso la scelta di alimenti adeguati e/o di prodotti di integrazione (attentamente valutati da un esperto) sarebbe auspicabile in ogni caso, poiché la salute e l’equilibrio del microbiota intestinale garantiscono migliori risposte immunitarie e assorbimenti più adeguati.
alcuni fattori associati allo sviluppo di IBD possano essere rappresentati da sollecitazioni eccessive o effetti negativi sul microbiota. I fattori ambientali che possono alterarne la composizione comprendono la dieta, l’uso di antibiotici e l’area geografica. La nota “ipotesi dell’igiene” suggerisce che gli esseri umani che vivono nei paesi più industrializzati sono esposti sin dalla primissima infanzia a un minor numero di microbi che porta allo sviluppo di un sistema immunitario meno in grado di “tollerare” l’esposizione all’ambiente microbico in età avanzata. Questo può attivare in modo inappropriato le risposte immunitarie. In linea con questo concetto, è importante valutare, da caso a caso, il ruolo dell’alimentazione e, nei casi in cui se ne prospetti la necessità, dell’integrazione mirata di componenti pro-microbiota, batteriche e non (probiotici e prebiotici). E’ stato visto altresì che una dieta troppo ricca di grassi e proteine animali e povera di fibre può alterare il microbiota intestinale e aumentare il rischio per lo sviluppo di IBD. Sebbene, anche l’eccesso di fibra e di altre sostanze come polioli, polialcol e e di oligosaccaridi può rappresentare un fattore irritante e scatenante. In ogni caso, la situazione di scompenso nota come disbiosi intestinale è attualmente considerata un possibile fattore eziologico nella patogenesi di queste malattie. I progressi tecnologici che oggi consentono una caratterizzazione più completa delle comunità microbiche intestinali, insieme a recenti studi che mostrano quanto sia importante l’impatto della dieta sulla microbiota, forniscono un forte razionale per ulteriori indagini approfondite sul legame fra cibo, microbiota e sviluppo di IBD . Pertanto, mirare a regolarizzare i pasti, moderare il consumo di alimenti di origine animale, fornire all’intestino sostanze antinfiammatorie naturali, attraverso la scelta di alimenti adeguati e/o di prodotti di integrazione (attentamente valutati da un esperto) sarebbe auspicabile in ogni caso, poiché la salute e l’equilibrio del microbiota intestinale garantiscono migliori risposte immunitarie e assorbimenti più adeguati.





 teressasse di più (sport, gioco, disegno, costruzione, fumetti, ecc) e scelgo di lavorare sulla sua curiosità, servendomi di un atlante anatomico per ragazzi. Marco ama il calcio, per cui il mio lavoro si focalizza sull’anatomia dei muscoli dell’arto inferiore. Si è mostrato incuriosito e vuole portare l’atlante a casa e ricalcare alcune figure da colorare. Lo ringrazio per questa sua idea che userò – gli dico – con altri bambini che seguo.
teressasse di più (sport, gioco, disegno, costruzione, fumetti, ecc) e scelgo di lavorare sulla sua curiosità, servendomi di un atlante anatomico per ragazzi. Marco ama il calcio, per cui il mio lavoro si focalizza sull’anatomia dei muscoli dell’arto inferiore. Si è mostrato incuriosito e vuole portare l’atlante a casa e ricalcare alcune figure da colorare. Lo ringrazio per questa sua idea che userò – gli dico – con altri bambini che seguo.


