Archivio tag: nutrizione pediatrica
Trattamento dei Disturbi del Comportamento Alimentare: necessario il lavoro di squadra
I Disturbi del Comportamento Alimentare (DCA) rappresentano una serie di patologie psichiatriche molto serie, caratterizzate dall’utilizzo del corpo come strumento d’espressione di un disagio psicologico profondo. Il cibo che lo nutre diventa un nemico da cui difendersi, oppure materia con cui riempire il vuoto interiore.
Attualmente, l’anoressia e le altre forme di DCA sono da considerarsi fra le modalità patologiche maggiormente espresse dal disagio adolescenziale, soprattutto quello femminile.
Le cause non sono state ancora del tutto chiarite, sebbene alcuni fattori siano considerati determinanti nello sviluppo di queste patologie, definite culture-bound, in quanto la componente culturale occidentale (mode, modelli, tendenze sociali) appare in tutta la sua dimensione, paradossi e angosce compresi. Come per tutte le patologie psichiatriche, anche per i DCA esiste una predisposizione genetica che può favorire il rischio di sviluppare malattia. Nonostante l’oggettiva difficoltà nel valutare questo tipo di rischio, alcuni studi riportano che soggetti con DCA hanno in famiglia una maggiore presenza (rispetto a famiglie di persone sane) non solo di disturbi dell’alimentazione, ma anche di depressione e di dipendenza.
 In ogni caso, questa categoria di patologie, fra cui oggi si annoverano anche la vigoressia e l’ortoressia, forse meno note ma non meno pericolose della anoressia e della bulimia, non può essere più considerata rara, né si può sottovalutare lo stretto legame con il contesto socio-culturale in cui viviamo.
In ogni caso, questa categoria di patologie, fra cui oggi si annoverano anche la vigoressia e l’ortoressia, forse meno note ma non meno pericolose della anoressia e della bulimia, non può essere più considerata rara, né si può sottovalutare lo stretto legame con il contesto socio-culturale in cui viviamo.
Fra tutti i DCA, nell’anoressia nervosa sono presenti modificazioni nutrizionali tali da rappresentare un elevato rischio metabolico. I malati di anoressia, per lo più di sesso femminile, presentano una malnutrizione proteico-energetica di vario grado che può portare a morbilità fisica e psicologica e, a lungo termine, a morte. Dal progressivo dimagrimento e dalla perdita conseguente di riserve adipose si prosegue, nelle forme gravi, alla riduzione di massa muscolare, utilizzata a scopo energetico, e alla decalcificazione ossea che porta progressivamente a osteoporosi. Per contrastare gli effetti della malnutrizione il metabolismo e il sistema endocrino mettono in atto una serie numerosa e complessa di adattamenti finalizzati a mantenere in vita l’organismo (perdita delle mestruazioni, elevata produzione di corpi chetonici, alterazione della produzione di insulina e della funzionalità tiroidea). Le modificazioni fisiche e comportamentali conseguenti il digiuno protratto generano ansie e paure che mettono a dura prova il contesto familiare e il suo equilibrio. Data la varietà e la complessità delle conseguenze cui va incontro una malata di anoressia, è evidente che il trattamento di questa patologia deve essere multiprofessionale e coinvolgere, cioè, competenze varie e complementari fra di loro.
Nella mia pratica, sempre più spesso, purtroppo, incontro famiglie con questo problema. Nel caso di ragazze molto giovani (dai dieci ai sedici anni, negli ultimi anni l’esordio è ancora più precoce), sono in genere le madri ad allarmarsi e chiedere aiuto, una volta sparito il mestruo o appena realizzato che il calo di peso è stato repentino e che perdura nel tempo. Le ragazze più grandi, invece, arrivano nel mio studio con la richiesta (paradossale) di una dieta che ne riduca ancora il peso e le circonferenze. Dietro ogni caso di anoressia in genere ci sono dinamiche complesse che vanno necessariamente e urgentemente affrontate con l’aiuto di altri professionisti. Il supporto nutrizionale, insomma, è fondamentale, ma non può bastare a sciogliere i nodi che hanno condotto alla manifestazione della patologia.
I miei percorsi sono sempre affiancati e coadiuvati dal lavoro, prezioso, paziente e competente di figure come lo psichiatra, il neuropsichiatra infantile, lo psicoterapeuta, oltre che il ginecologo e altre figure riabilitative, a seconda dei problemi che via via si presentano. Il percorso dei vari professionisti va di pari passo al mio e, a ogni occasione, sollecita, supporta, completa e contiene, ogni intervento sul piano alimentare, ogni variazione di peso, ogni passo in avanti e ogni fallimento. E’ necessario, infatti, lavorare su aspetti quali la dispercezione corporea, il perfezionismo clinico, la rigidità, la bassa autostima, l’eccessivo controllo sul proprio corpo e sui suoi bisogni. Si tratta di un lavoro paziente e complesso, ma anche arricchente e gratificante che deve coinvolgere, oltre alla paziente, i suoi familiari. Posso dire, senza ombra di dubbio, che i casi che ho seguito con maggiore soddisfazione e con migliori risultati sono stati quelli in cui l’intera famiglia si è sottoposta a trattamento psico-educativo, collaborando a ogni fase del percorso. Oltre alla multidisciplinarietà e al coinvolgimento delle figure di riferimento, c’è da mettere in conto anche un altro fattore fondamentale: il tempo. Ho imparato molto presto che la sofferenza e il disagio che accompagnano un DCA sono tali da creare, soprattutto nei familiari, l’aspettativa di una soluzione immediata. Ma, essendo queste patologie, la punta di un iceberg sommerso, è necessario concedersi il tempo di acquisire gli strumenti adeguati per affrontare il percorso verso la guarigione, mettendo in conto gli alti e i bassi tipici di questi disturbi e procedendo con tenacia e fiducia. E’ un tempo necessario quello che si interpone fra i primi momenti successivi alla diagnosi (psichiatra, neuropsichiatra infantile, altra figura medica specialistica) e l’inizio del miglioramento fisico e psichico della paziente; un tempo in cui ogni dinamica, ogni dubbio, ogni sofferenza devono trovare la loro collocazione, la loro giustificazione e accettazione.
Negli ultimi anni stiamo assistendo a una maggiore diffusione e un abbassamento dell’età di esordio di tutti i DCA, in particolare di quelli selettivi/restrittivi ce di quelli compulsivi. Inoltre, le drastiche restrizioni sociali resesi necessarie negli anni di pandemia hanno avuto importanti conseguenze sui soggetti più fragili, con un inasprimento dei sintomi e una maggiore frequenza di esordio fra i più giovani. In Italia si stima un aumento di c.a. il 40%.
In coerenza con il dato nazionale, anch’io ho registrato una maggiore incidenza e un abbassamento dell’età di esordio. In particolare, sono due gli aspetti che risultano più allarmanti, oltre che più frequenti: 1) la maggiore frequenza e diffusione nei piccoli (anche al di sotto dei tre anni) dei disturbi selettivi/restrittivi e 2) il carattere sfumato di molti dei disturbi cibo-correlati (nell’età evolutiva in generale). Infatti, molti degli accessi al mio studio riguardano bambini anche al di sotto dei cinque anni che spesso soffrono del disturbo che nel DSM-5 (2013) viene definito Disturbo evitante-restrittivo dell’assunzione di cibo (ARFID: Avoidant/restrictive food intake disorder). E’ una nuova categoria diagnostica che raccoglie i casi in cui l’assunzione di cibo è insufficiente e non si associa (come avviene per altri disturbi alimentari classici) con l’attenzione morbosa alle forma corporee. In letteratura, alcuni autori distinguono tre tipologie di ARFID: 1) disinteresse per il cibo e l’atto alimentare; 2) iper suscettibilità sensoriale verso gli alimenti; 3) la paura di eventuali conseguenze avverse all’atto alimentare (soffocamento, vomito, nausea, dolori addominali).
A Pisa è presente un gruppo di lavoro sui Disturbi Alimentari Precoci , da me coordinato, che si occupa di prevenzione, diagnosi e trattamento. Ho fondato questa realtà in collaborazione a molte figure con cui collaboro da anni (Centro Il Colibrì), convinta della necessità di offrire aiuto e supporto alle famiglie investite da queste problematiche complesse e faticose; fiduciosa, come sempre, che il lavoro di squadra sia la soluzione più efficace.
Per informazioni sul gruppo Disturbi Alimentari Precoci scrivere a giusi.d’urso@libero.it
Per approfondire:
ARFID- Rachel Bryant-Waugh- Positive Press
Terapia cognitivo-comportamentale per il disturbo evitante/restrittivo dell’assunzione di cibo – J. Thomas, K. Eddy – Positive Press
Il cibo dell’accudimento – Giusi D’Urso – MdS Editore
Anoressie e bulimie. Massimo Cuzzolaro, Il Mulino
Psicodinamica dell’alimentazione nella prima infanzia
Sito AIDAP, Associazione Italiana Disturbi dell’Alimentazione e del Peso
A giugno, corso “Dalla Suzione all’alimentazione autonoma”
Il corso ” Dalla suzione all’alimentazione autonoma” accreditato per 22 crediti ECM, si svolgerà regolarmente il 5 e il 6 giugno a Pisa.
Il corso avrà un taglio teorico-pratico, con la presentazione di casi specifici al fine di consentire ai partecipanti un’esperienza di intervisione e confronto.
La particolarità del corso è la visione multidisciplinare sul tema dell’alimentazione.
Le iscrizioni sono aperte fino al 4 giugno.
ULTIMI POSTI DISPONIBILI

Difficoltà alimentari nell’infanzia – Nuovo seminario online

Che cos’è l’ARFIDF, cioè Disturbo evitante/restrittivo dell’assunzione del cibo?
Informazioni su ARFID (Avoidant-Restrictive Food Intake Disorder)
- E’ il secondo disturbo alimentare più comune nei bambini di età pari o inferiore a 12 anni.
- Può essere diagnosticato in bambini, adolescenti e adulti.
- Le persone con ARFID sono ad alto rischio per altri disturbi psichiatrici, in particolare l’ansia,
 depressione, e disturbi del comportamento alimentare (soprattutto, anoressia).
depressione, e disturbi del comportamento alimentare (soprattutto, anoressia). - Il 20% delle persone con ARFID è di sesso maschile.
Sintomi
- Alimentazione monotona e o disordinata caratterizzata da mancanza di interesse per il cibo, estrema selettività, ansia e paure per le conseguenze negative dell’alimentazione (ad es. vomito, soffocamento, reazione allergica).
- L’alimentazione selettiva non è dovuta alla mancanza di risorse disponibili, né a un pervicace controllo del peso e delle forme corporee (come accade nell’anoressia).
- Può essere accompagnato da:
- significativa perdita di peso o mancato aumento di peso e altezza
- carenza nutrizionale (ad es. anemia sideropenica, carenza vitaminica, ecc.).
- alterazione del funzionamento psicosociale (poca propensione alle amicizie e alla serena condivisione dei momenti conviviali).
Quando sospettare un ARFID?
- Assunzione limitata o ridotta accompagnata da malessere generale (mal di pancia, mal di testa, problemi gastrointestinali vari).
- Mancanza di appetito o interesse per il cibo.
- Paura di soffocamento o vomito.
- Incapacità o riluttanza a mangiare davanti agli altri (ad es. a scuola, a casa di un amico, al ristorante).
- Neofobia non risolta in età scolare.
- Progressiva riduzione della gamma di cibi accettati.

Conseguenze sulla salute
- Problemi di crescita sia in peso che in altezza.
- Malnutrizione per difetto con conseguenti affaticamento, debolezza, unghie fragili, perdita di capelli o capelli secchi, difficoltà di concentrazione e riduzione della densità ossea.
- Perdita di peso o sottopeso grave.
- Esposizione ad altre patologie.
Domande più frequenti
- Si può trattare? Sì, esistono dei protocolli di trattamento basati sulla desensibilizzazione
 sensoriale, il ripristino della copertura dei fabbisogni nutrizionali e l’educazione alimentare rivolta sia al bambino che alla famiglia.
sensoriale, il ripristino della copertura dei fabbisogni nutrizionali e l’educazione alimentare rivolta sia al bambino che alla famiglia. - Ci sono patologie che possono esporre più frequentemente all’ARFID? E’ stato visto che i bambini con autismo mostrano una maggiore frequenza di selettività alimentare. Ma ARFID può manifestarsi anche in pazienti con sviluppo tipico che hanno subito piccoli traumi in tenerissima età (vomito frequente, sondino naso-gastrico, o altro).
- Quali sono i professionisti più adeguati al trattamento di ARFID)? È opportuno ce il paziente sia valutato da un medico (pediatra, neupsichiatra, altro specialista) perché formuli una diagnosi esatta. Sarà compito del nutrizionista provvedere alla riabilitazione nutrizionale e all’educazione alimentare. Rispetto alla desensibilizzazione sensoriale è opportuno affidarsi a personale appositamente formato da cui i genitori possono apprendere gli strumenti necessari a gestire autonomamente il problema. L’importante è affidarsi a professionisti che conoscono questo disturbo alimentare e che hanno strumenti per trattarlo.
(Per informazioni e appuntamenti scrivere a giusi.durso@libero.it, o telefonare al 347 0912780).
Riferimenti bibliografici
Nicely, T., Lane-Loney, S., Masciulli, E., Hollenbbeak, C., & Ornstein, R. (2014). Prevalence and characteristics of avoidant/restrictive food intake disorder in a cohort of young patients in day treatment for eating disorders. Journal of Eating Disorders, 2. Doi: 10.1186/s40337-014-0021-3.
Nicholls, D., Lynn, R., & Viner, R. (2011). Childhood eating disorders: British national surveillance study. The British Journal of Psychiatry, 198, 295-301.
Norris, M., Robinson, A., Obeid, N., ,Harrison, M., Spettigue, W., & Henderson, K. (2014). Exploring avoidant/restrictive food intake disorder in eating disorder patients: A descriptive study. International Journal of Eating Disorders, 47, 495-499.
Ornstein, R., Rosen, D., Mammel, K., Callahan, T., Forman, S., Jay, M., et al. (2013). Distribution of eating disorders in children and adolescents using the proposed DSM-5 criteria for feeding and eating disorders. Journal of Adolescent Health, 53, 303-305.
Zucker, N., Copeland, W., Franz, L., Carpenter, K., Keeling, L., Angold, A., et al. (2015). Psychological and psychosocial impairment in preschoolers with selective eating. Pediatrics, 136, 1-9
Per ulteriori informazioni, si possono consultare i seguenti siti:
https://www.ipsico.it/news/arfid-restrizione-evitamento-cibo-bambini/
https://www.istitutobeck.com/disturbo-evitante-restrittivo-assunzione-cibo
https://www.unabreccianelmuro.org/interventi-sulla-selettivita-alimentare/
https://www.aidap.org/2017/che-cose-il-disturbo-evitanterestrittivo-dellassunzione-del-cibo-arfid/
https://keltyeatingdisorders.ca/wp-content/uploads/2017/04/ARFID_NEDA.pdf
Immagini di Giusi D’Urso
Nutrizione pediatrica: da oggi mi trovate anche qui!
Cibo e metabolismo spiegati ai bambini
Una interessante revisione pubblicata di recente su American Society of Nutrition sottolinea che, a fronte di una cospicua mole di lavori scientifici sul comportamento alimentare degli adulti, non vi è pari produzione riguardo al comportamento alimentare dei bambini e degli adolescenti. E’ strano, a pensarci bene, vista l’importanza e l’urgenza di fare proprio nelle prime fasi della vita un’efficace prevenzione dell’obesità e di altre patologie, metaboliche e non, attraverso una corretta alimentazione.
In tutta franchezza, per quanto sia auspicabile che la ricerca fornisca al riguardo quanti più dati possibile, credo che la scienza sia già in grado di fornire delle indicazioni sufficientemente precise e accurate per poter effettuare, a largo spettro, politiche alimentari virtuose. Intanto, senza la pretesa di estendere metodiche ambulatoriali a popolazioni numerose, una delle cose che chi ha il privilegio di lavorare anche con bambini e adolescenti potrebbe e dovrebbe fare è fornire più strumenti possibile ai piccoli pazienti e alle loro famiglie.
 Concetti come l’impatto glicemico di un alimento, la combinazione corretta dei cibi che compongono un pasto, il ruolo della fibra sul microbiota intestinale, la regolazione dell’appetito e della sazietà, le conseguenze dello stress sul metabolismo rappresentano, una volta acquisiti, strumenti preziosi di autoregolazione e di scelta consapevole. Ovviamente, è d’obbligo l’attenzione alle modalità con cui questi vengono proposti, la quale deve tener conto di molteplici fattori, quali l’età del bambino, la problematica che lo ha condotto nel nostro studio, la possibilità di collaborazione coi genitori, il possibile inserimento dell’individuo in un gruppo e molto altro ancora: tutte cose che saranno evidente dopo un’attenta e dettagliata anamnesi e successiva meticolosa analisi del caso.
Concetti come l’impatto glicemico di un alimento, la combinazione corretta dei cibi che compongono un pasto, il ruolo della fibra sul microbiota intestinale, la regolazione dell’appetito e della sazietà, le conseguenze dello stress sul metabolismo rappresentano, una volta acquisiti, strumenti preziosi di autoregolazione e di scelta consapevole. Ovviamente, è d’obbligo l’attenzione alle modalità con cui questi vengono proposti, la quale deve tener conto di molteplici fattori, quali l’età del bambino, la problematica che lo ha condotto nel nostro studio, la possibilità di collaborazione coi genitori, il possibile inserimento dell’individuo in un gruppo e molto altro ancora: tutte cose che saranno evidente dopo un’attenta e dettagliata anamnesi e successiva meticolosa analisi del caso.
Un’altra occasione per fornire questo tipo di supporto è fornita dall’educazione alimentare a scuola: nel gruppo classe, infatti, i bambini e i ragazzi sono particolarmente ben disposti all’acquisizione di nuove conoscenze, soprattutto se affrontate in modo pratico ed esperienziale. 
In generale, dunque, ritengo importante e irrinunciabile che i percorsi di riabilitazione nutrizionale destinati a bambini e adolescenti non si limitino soltanto alla mera indicazione di scelte alimentari consone e agli abituali controlli del peso e della composizione corporea, ma mirino a fornire coscienza delle modificazioni comportamentali e dei risultati che con esse arriveranno.
A dirla tutta, è una modalità con cui cerco di costruire tutti i percorsi nutrizionali, certa che la bontà e l’efficacia di un percorso, a chiunque esso sia destinato, siano il risultato non solo della competenza e dell’attenzione, ma anche della capacità di rendere fruibile concetti articolati e complessi come quelli relativi a cibo e salute. Non c’è nulla che non possa tradursi in linguaggio accessibile: l’importante è possedere l’elasticità, la creatività e l’empatia necessari una buona e corretta comunicazione.
Review citata: http://pubmedcentralcanada.ca/pmcc/articles/PMC4717882/pdf/an009357.pdf
Potrebbero interessarti anche:
Epigenetica e obesità infantile: capire per agire
Obesità infantile: l’importanza del lavoro integrato
Obesità infantile: l’osservazione dell’andamento del peso
I primi mille giorni
Il cibo dell’accudimento
Conosci il tuo cibo
Informazioni su sedi, orari e modalità operative dello studio nutrizionale
L’epigenetica e l’obesità infantile. Capire per agire.
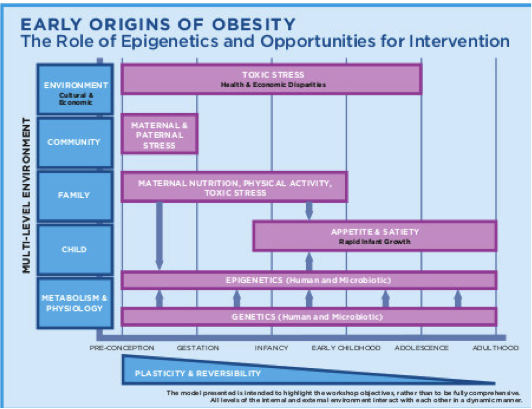
Negli ultimi anni lo studio dell’epigenetica, cioè dei cambiamenti dell’espressione dei geni in seguito a stimoli ambientali, ha chiarito molti aspetti dei meccanismi legati all’espressione genica. Oggi sappiamo che in natura tutti gli organismi viventi ricevono stimoli dall’ambiente e che questi possono cambiare il modo in cui i geni si “accendono” o si “spengono”.
Nonostante il cammino della scienza sia ancora lungo, lo studio dei meccanismi epigenetici sta già rispondendo a molte domande che i ricercatori si ponevano da tempo. Le più importanti riguardano forse lo sviluppo di malattie metaboliche: come può l’ambiente influenzare l’insorgenza di queste patologie? Quanto è importante questa influenza esterna sull’espressione dei geni che condizionano il nostro comportamento alimentare e il nostro metabolismo?
Da vari studi, recenti e non, è noto che il rischio di obesità è influenzato dalla relazione dinamica fra l’ambiente, la genetica e le prime fasi di sviluppo del bambino. In particolare, a destare preoccupazione è l’obesità infantile con le sue conseguenze a breve e lungo termine, viste le dimensioni e la diffusione del fenomeno e il relativo aumento della spesa sanitaria.
L’analisi delle relazioni fra epigenetica e sviluppo di obesità è ancora in corso, ma esaminare queste prime idee iniziali, su cosa e come si può cambiare, potrebbe condurre a nuove soluzioni per la prevenzione dell’obesità infantile.
Uno degli studi epidemiologici più importanti al riguardo è quello relativo alla carestia olandese del 1944, seguita dall’aumento del rischio di obesità, ipertensione, diabete tipo II e addirittura disturbi psicopatologici come schizofrenia e depressione, nei discendenti. I meccanismi con cui questo aumentato rischio era trasmesso erano meccanismi epigenetici: nei feti esposti alla restrizione calorica materna, rispetto ai nati nei periodi precedenti o seguenti la carestia, c’era quindi una maggiore incidenza delle suddette patologie. Questo fenomeno è stato interpretato come un meccanismo ad alto significato evolutivo: l’organismo in formazione registra le caratteristiche dell’ambiente in cui crescerà e si adatta, a costo di ammalarsi in seguito con maggiore probabilità. Dunque, l’epigenetica ha un’influenza importante sulle origini dell’obesità, dallo sviluppo fetale ai primissimi anni di vita.
Alcuni gruppi di ricerca si sono concentrati in modo specifico sulla nutrizione materna e paterna. Studi su topi geneticamente identici esposti in utero a diete materne differenti mostrano che si possono sviluppare fenotipi molto diversi, includendo differenti pesi e differenti conformazioni fisiche. In particolare, topi che dovrebbero normalmente essere obesi acquisiscono un fenotipo magro se la loro madre è esposta a una dieta fortificata con colina, acido folico e vitamina B12, che influenzano la metilazione del DNA in un locus genetico particolare. Analogamente, in vari modelli animali, diete ad alto tenore di grasso durante la gestazione risultano associate a diverse espressioni geniche relative al metabolismo lipidico, a quello glucidico, alla regolazione dell’appetito. Questa espressione genetica alterata può influenzare il metabolismo lipidico e carboidratico della prole, con influenze sul fenotipo delle generazioni successive. Alcuni di questi effetti possono essere mitigati se la nutrizione post natale è correttamente bilanciata e, in particolare, se ha una adeguata composizione lipidica.
L’alimentazione materna durante la gestazione influenza anche il microbiota* della madre e dei suoi figli. In uno studio giapponese sui macachi, ad esempio, madri alimentate con tipica dieta occidentale, ricca di grassi animali, subiscono una traslazione verso specie del microbiota che influenzano il metabolismo lipidico e attivano meccanismi pro infiammatori. Questa modificazione si registra anche nella prole.
Alcuni studi sostengono inoltre che anche l’alimentazione paterna abbia un ruolo importante, poiché modificazioni epigenetiche sembrano agire sulle caratteristiche dello spermatozoo che fertilizza l’oocita. Nei ratti, ad esempio, una dieta paterna ad alto tenore di grassi provocava una disfunzione delle beta cellule pancreatiche nelle femmine della prole. Anche l’obesità paterna sembra influenzare la salute metabolica a riproduttiva della prole per molte generazioni. È chiaro, dunque, che l’alimentazione dei genitori può rappresentare un fattore epigenetico di grande impatto sul fenotipo comportamentale e metabolico della prole.
Questa mole di conoscenze, ancora in via di approfondimento e sviluppo, può contribuire ad approntare, in modo mirato ed efficace, progetti di prevenzione dell’obesità infantile, attraverso programmi di informazione e sensibilizzazione a partire dai percorsi di accompagnamento alla nascita, passando per quelli di supporto all’allattamento naturale e procedendo con l’educazione alimentare in età scolare e nell’adolescenza.
Note
*la comunità di organismi unicellulari che vive in stretta associazione con il nostro organismo.
LA seconda immagine è tratta da IOM (Institute of Medicine). 2015. Examining a developmental approach to childhood obe- sity: The fetal and early childhood years: Workshop summary. Washington, DC: The National Academies Press.
Riferimenti e approfondimenti:
Joss-Moore LA et al. 2015. Epigenetic contributions to the developmental origins of adult lung disease. Biochem Cell Biol;93:119-27.
Lane RH. Fetal programming, epigenetics, and adult onset disease. Clin Perinatol 2014;41:815-31.
Majnik AV, Lane RH. 2015. The relationship between early-life environment, the epigenome and the microbiota. Epigenomics;7:1173-84.
Dobbs, D. 2013. The social life of genes. Pacific Standard, September 3.
Lillycrop, K. A., and G. C. Burdge. 2011. Epigenetic changes in early life and future risk of obesity. International Journal of Obesity 35(1):72-83.
Peterson J. Et al. 2009. The NIH human microbiome project. Genome Research 19(12):2317-2323.
Friedman J. E. 2015. Obesity and gestational diabetes mellitus pathways for programming in mouse, monkey, and man—where do we go next? The 2014 Norbert Freinkel Award lecture. Diabetes Care 38(8):1402-1411.
Kumar H. et al. 2014. Gut microbiota as an epigenetic regulator: Pilot study based on whole-genome methylation analysis. MBio 5(6): e02113-e02114.
Lane M. et al. 2015. Peri-conception parental obesity, reproductive health, and transgenerational impacts. Trends in Endocri- nology and Metabolism 26(2):84-90.
Informazioni su sedi, orari e modalità operative dello studio nutrizionale
Un nuovo appuntamento per i neogenitori o i genitori in attesa
Sono sempre più numerose le mamme che si pongono domande riguardo alle modalità con cui guidare il proprio bambino nel delicato momento di passaggio dall’alimentazione esclusivamente lattea a quella solida e mista (divezzamento o svezzamento).
Che fare? – mi chiedono – Seguire pedissequamente la tabella proposta da alcuni pediatri? Munirsi di liofilizzati, omogeneizzati e pappe pronte? Attendere che il bambino sia un po’ più grande? E, semmai, quanto attendere? Qual è il momento migliore per introdurre la carne? E le altre proteine?
Le risposte a queste domande (ne ho riportate solo alcune) non possono essere omologate, uguali per tutti i neonati, per tutte le mamme e per ogni svezzamento ci si appresti a sperimentare. Perché? Perché: 1) ogni neonato ha i suoi tempi, i suoi gusti e i suoi bisogni; 2) ogni mamma ha il suo istinto e il diritto di scegliere per il proprio figlio la modalità che più la rassicura e la soddisfa; 3) ogni cibo ha le sue stagioni; 4) ogni territorio ha il suo cibo; 5) ogni famiglia ha i suoi modelli alimentari.
E allora, come comportarsi?
Martedì 15 settembre alle 16,30, la prima di una serie di “Conversazioni sullo svezzamento”, organizzate da AIED Pisa per i neogenitori, in continuità con il percorso di accompagnamento alla nascita.
Per informazioni: Tel. 050 550255, aiedpisa@libero.it
Vi aspetto!
Strumenti di nutrizione pediatrica
 Il pasto assistito è un o strumento utilizzato nel trattamento dei Disturbi del Comportamento Alimentare (DCA) e consiste in un momento di osservazione in cui la paziente (o il paziente) viene assistita durante i pasti da un operatore per aiutarla/o a superare gli ostacoli che impediscono un’assunzione adeguata di nutrienti per quantità e qualità.
Il pasto assistito è un o strumento utilizzato nel trattamento dei Disturbi del Comportamento Alimentare (DCA) e consiste in un momento di osservazione in cui la paziente (o il paziente) viene assistita durante i pasti da un operatore per aiutarla/o a superare gli ostacoli che impediscono un’assunzione adeguata di nutrienti per quantità e qualità.
Nella mia pratica, tuttavia, ho sperimentato, e negli anni collaudato, un pasto assistito particolare, o più correttamente un pasto “osservato”, adattandolo ai problemi alimentari in età pediatrica, che siano relativi all’inappetenza comune, a disordini alimentari di vario tipo o al rifiuto pervicace del cibo. Si tratta di osservare la bambina o il bambino in questione durante uno dei pasti principali, possibilmente quello che nel racconto dei genitori viene riferito più problematico, e raccogliere in quel contesto una serie di informazioni che possono essere utili al completamento di una buona anamnesi. L’osservazione deve avvenire in totale accordo con i genitori, in completo silenzio da parte dell’operatore e con modalità non invasive.
In genere, questo tipo di osservazione, meglio se ripetuta più di una volta, si rivela molto utile (in qualche caso, addirittura, illuminante) nel reperire informazioni e chiarire dinamiche alimentari complesse.
Sebbene possa risultare una richiesta insolita, soprattutto all’inizio di un percorso di riabilitazione alimentare dei piccoli, il pasto assistito in età pediatrica , come momento di attenta osservazione, rappresenta a mio avviso uno strumento prezioso per chi lavora nell’ambito della nutrizione pediatrica.
Immagine tratta dal web
Informazioni su sedi, orari e modalità operative dello studio nutrizionale
In questo blog potresti leggere anche i seguenti articoli attinenti:
Non solo DCA
Le risposte dei grandi
Se non mangiomi vuoi bene?
Se sei un professionista della nutrizione potrebbe interessarti anche questo post:
Corso ABNI di nutrizione pediatrica
immagine tratta da vitadamamma.com
 http://www.chirurgopediatra.it/
http://www.chirurgopediatra.it/